Overlæger: Vi skal vide mere om polyfarmaci ved multisygdom
BOGUDDRAG: Altinget bringer kapitler fra en ny bog, der sætter fokus på problemer med multisygdomme. I femte kapitel er det overlæge og lektor Mikkel Bring Christensen og overlæge og professor Hanne Rolighed Christensen, der italesætter problemet. Læs indlægget her.
Anna Nedergaard
RedaktionsassistentAf Mikkel Bring Christensen og Hanne Rolighed Christensen
Henholdsvis overlæge og klinisk lektor, Bispebjerg Hospital og KU samt ledende overlæge og professor, Bispebjerg Hospital og KU.
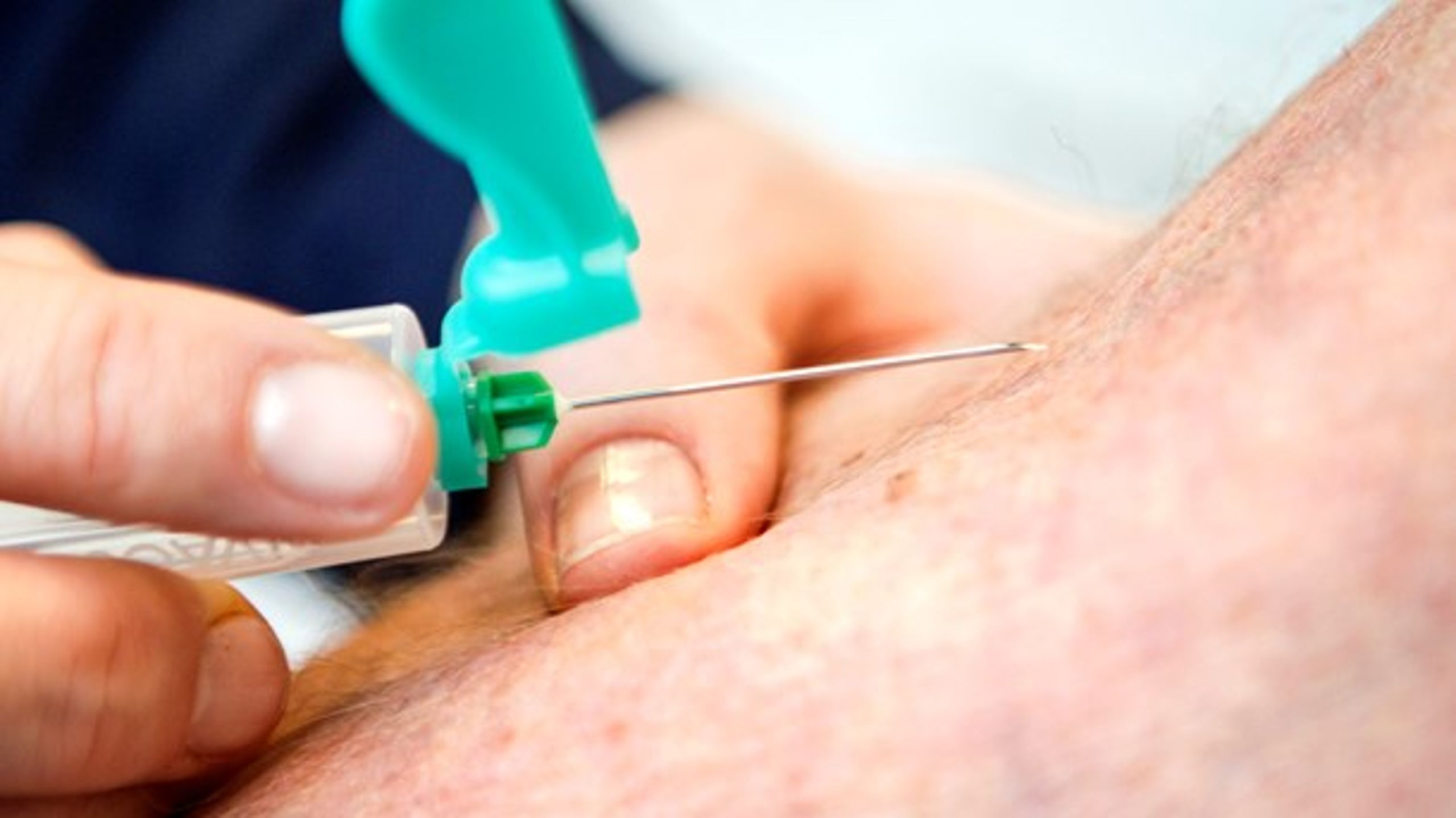
Polyfarmaci er en direkte konsekvens af flere samtidige lidelser, multisygdom. Polyfarmaci er ligesom multisygdom ikke et entydigt defineret begreb. I den bredeste og mest nøgterne forstand beskriver begrebet polyfarmaci blot brug af flere lægemidler samtidig (1,2).
Med til forståelsen af begrebet hører imidlertid også, at polyfarmaci oprindeligt blev anvendt til at beskrive brugen af for mange lægemidler og dermed uhensigtsmæssig medicinering (1–3). De senere år er begrebet polyfarmaci dog som regel mere operationelt defineret som samtidig anvendelse af flere end et bestemt antal lægemidler, typisk arbitrært sat til over 4 eller 5 lægemidler (4,5). En grænse på ≥5 lægemidler er vist at kunne identificere ældre, hjemmeboende medicinske patienter, der har høj risiko for at få forskellige ikke-favorable tilstande (6).
Polyfarmaci hos ældre medicinske patienter er stærkt associeret med en øget risiko for død, lægemiddelrelaterede hospitalsindlæggelser, skadestuebesøg (8,9) og en større økonomisk byrde for samfundet (10). Baggrunden for denne sammenhæng bliver ofte begrundet i, at polyfarmaci er markør for en dårlig lægemiddelbehandling. Det illustreres ved association til nedsat compliance og øget risiko for interaktioner og bivirkninger, herunder fald i hjemmet (11–14).
Målet er at skabe viden om dem, der er diagnosticeret med flere sygdomme.
Bogen er kommet til i samarbejde med Tryg, og Altinget har efter aftale med redaktørerne bag bogen fået mulighed for at bringe kapitlerne fra flere centrale aktører i sundhedsvæsenet.
Det store problem er imidlertid, at polyfarmaci ofte opstår på baggrund af lægemiddelbehandling, hvor hvert lægemiddel hver for sig kan være velindiceret inden for isolerede terapiområder. Polyfarmaci er derved ofte hensigtsmæssig og helt i henhold til kliniske retningslinjer.
Det er derfor vigtigt for forståelsen af polyfarmaci som risikofaktor, at polyfarmaci er uløseligt forbundet med multisygdom, og at polyfarmaci i sig selv ikke er negativt, men blot forbundet med flere risikosituationer og negative konsekvenser. Det er uklart i hvor høj grad underliggende lidelser, som altså har ført til behandling med flere lægemidler, er den egentlige hovedårsag til, at polyfarmaci er associeret med så mange negative konsekvenser.
Der er stort set ingen lægemidler, hvor effekt-bivirkningsforholdet hos ældre, poly-medicinerede og patienter med multisygdom er undersøgt.
På trods af, at det er svært at adskille begreberne polyfarmaci og multisygdom, og at behandling med flere lægemidler i mange tilfælde kan være hensigtsmæssigt, så er der alligevel holdepunkter for, at polyfarmaci i mange tilfælde udgør et selvstændigt problem. Et centralt punkt er en udtalt mangel på viden, om en given behandling virker i en konkret patientkategori.
Der er stort set ingen lægemidler, hvor effekt-bivirkningsforholdet hos ældre, poly-medicinerede og patienter med multisygdom er undersøgt. Hvis man ser på evidensen af lægemiddelbehandling, så baserer den sig næsten udelukkende på lodtrækningsforsøg, som lægemiddelfirmaerne udfører for at opnå markedsføringstilladelse.
I de forsøg er ældre, multisyge patienter stort set ikke inkluderet, og kigger man på de ældre patienter, som oftere også fejler flere ting, så ser effekten generelt ud til at være mindre (15,16). Samtidig ved vi, at medicin påvirker ældre mennesker anderledes end yngre (17).
Lægemiddeludskillelsen, som er relateret til nyrefunktion, bliver nedsat i takt med faldende fysiologisk og evt. også sygdomsbetinget nyrefunktionsnedsættelse, hvilket medfører en risiko for overdosering og bivirkninger.
Det er også velkendt, at ældre personer med nedsat fysisk formåen og modstandsdygtighed generelt er mere udsatte for uhensigtsmæssige effekter (bivirkninger) af lægemidler. Her kan nævnes en større følsomhed for lægemidler, der påvirker centralnervesystemet og en større risiko for svimmelhed ved blodtrykssænkende lægemidler, blødninger ved blodfortyndende medicin og for lavt blodsukker ved midler mod diabetes.
Det er derfor nærliggende at tænke, at multisygdom per se er den vigtigste risikofaktor for dårligere virkning af lægemidler, død, lægemiddelrelaterede hospitalsindlæggelser mm. Fremtidig forskning inden for multisygdom bør søge at belyse denne problemstilling.
De fleste kliniske behandlingsvejledninger italesætter ikke den manglende evidens i forhold til ældre multisyge patienter (18). Tværtimod hersker den opfattelse mange steder, at man ikke må afholde ældre, multisyge en behandling, der virker på en anden og typisk mindre syg patientpopulation. Og det er uanset, at behandlingen altså langt fra er dokumenteret effektiv, set i lyset af de mulige flere bivirkninger og interaktioner (både lægemiddel-lægemiddel og lægemiddel-sygdom).
Patientperspektivet mangler ofte i diskussionen vedrørende at behandle eller ikke at behandle. Det kan være svært at sikre sig, at patienten er informeret og medinddraget og således har forstået hvilke gode og mindre gode effekter, der kan være af at tillægge endnu et lægemiddel til en igangværende behandling.
Udfordringen her er tidsforbruget og at finde relevant forståelig viden. Synes den multisyge patient, at den estimerede effekt ved at tillægge endnu et nyt præparat opvejer besværet og bivirkningerne ved at indtage endnu et lægemiddel?
Det kan derfor hævdes, at behandlingen af multisyge, på grund af et ændret og måske endda ikke favorabelt effekt-bivirkningsforhold, bør individualiseres i langt højere grad, end det er tilfældet i dag.
Der er flere faktorer, der gør det værd i højere grad at individualisere behandlingen af ældre multisyge patienter. Faktorer såsom nedsat restlevetid (og dermed typisk kortere tid til at opnå en gavnlig effekt at forebyggende medicin) og patientpræferencer vil typisk være ændret for multisyge, poly-medicinerede patienter – og der kan være mere tungtvejende end eventuelle gavnlige langtidseffekter af en given behandling.
Det er også velkendt, at compliance til behandlingen mindskes, jo flere lægemidler der ordineres, og tillæg af ny behandling kan evt. gøre, at den i forvejen ordinerede behandling ikke bliver fulgt. Der er stort set ingen viden om eller forskning i at fjerne medicin (seponere) medicin, der er uhensigtsmæssig eller bivirkningstung, i stedet for blot at tillægge et ekstra præparat.
Konklusion
Vi ved meget lidt om farmaci hos multisyge patienter, og der er behov for at opruste såvel læge- som patientperspektivet på behandlingen. Der er behov for, at guidelines begynder at adressere manglen på evidens, således det ikke er i strid med guidelines at undlade behandling til ældre, multisyge patienter.
Der er behov for krav fra de lægemiddelgodkendende myndigheder om, at relevante populationer, herunder multisyge og multimedicinerede patienter, skal indgå i de lægemiddelforsøg, der bliver udført og betalt af medicinindustrien. Og der er behov for uafhængige, offentligt finansierede randomiserede forsøg, hvor man fjerner unødvendig eller uhensigtsmæssig medicin hos multisyge, polyfarmaci-patienter.
Der er desuden behov for at generere viden om patientpræferencer ved en given lægemiddelbehandling. I den forbindelse bør der udvikles lettilgængelige og forståelige informationsmuligheder for at sikre patientinddragelse med information i øjenhøjde.
Referencer
- Friend DG. Polypharmacy; multiple-ingredient and shotgun prescriptions. N Engl J Med. 14. maj 1959;260(20):1015–8.
- Mortazavi SS, Shati M, Keshtkar A, Malakouti SK, Bazargan M, Assari S. Defining polypharmacy in the elderly: a systematic review protocol. BMJ Open. 2016;6(3):e010989.
- Montamat SC, Cusack B. Overcoming problems with polypharmacy and drug misuse in the elderly. Clin Geriatr Med. februar 1992;8(1):143–58.
- Patterson SM, Cadogan CA, Kerse N, Cardwell CR, Bradley MC, Ryan C, m.fl. Interventions to improve the appropriate use of polypharmacy for older people. Cochrane Database Syst Rev. 2014;(10):CD008165.
- Cooper JA, Cadogan CA, Patterson SM, Kerse N, Bradley MC, Ryan C, m.fl. Interventions to improve the appropriate use of polypharmacy in older people: a Cochrane systematic review. BMJ Open. 2015;5(12):e009235.
- Gnjidic D, Hilmer SN, Blyth FM, Naganathan V, Waite L, Seibel MJ, m.fl. Polypharmacy cutoff and outcomes: five or more medicines were used to identify community-dwelling older men at risk of different adverse outcomes. J Clin Epidemiol. september 2012;65(9):989–95.
- Ebbesen J, Buajordet I, Erikssen J, Brørs O, Hilberg T, Svaar H, m.fl. Drug-related deaths in a department of internal medicine. Arch Intern Med. 22. oktober 2001;161(19):2317–23.
- Zed PJ, Abu-Laban RB, Balen RM, Loewen PS, Hohl CM, Brubacher JR, m.fl. Incidence, severity and preventability of medication-related visits to the emergency department: a prospective study. CMAJ Can Med Assoc J J Assoc Medicale Can. 3. juni 2008;178(12):1563–9.
- Kongkaew C, Hann M, Mandal J, Williams SD, Metcalfe D, Noyce PR, m.fl. Risk factors for hospital admissions associated with adverse drug events. Pharmacotherapy. august 2013;33(8):827–37.
- Classen DC, Pestotnik SL, Evans RS, Lloyd JF, Burke JP. Adverse drug events in hospitalized patients. Excess length of stay, extra costs, and attributable mortality. JAMA J Am Med Assoc. 22. januar 1997;277(4):301–6.
- Pasina L, Brucato AL, Falcone C, Cucchi E, Bresciani A, Sottocorno M, m.fl. Medication non-adherence among elderly patients newly discharged and receiving polypharmacy. Drugs Aging. april 2014;31(4):283–9.
- Obreli-Neto PR, Nobili A, de Oliveira Baldoni A, Guidoni CM, de Lyra Júnior DP, Pilger D, m.fl. Adverse drug reactions caused by drug-drug interactions in elderly outpatients: a prospective cohort study. Eur J Clin Pharmacol. december 2012;68(12):1667–76.
- Bourgeois FT, Shannon MW, Valim C, Mandl KD. Adverse drug events in the outpatient setting: an 11-year national analysis. Pharmacoepidemiol Drug Saf. september 2010;19(9):901–10.
- Ziere G, Dieleman JP, Hofman A, Pols H a. P, van der Cammen TJM, Stricker BHC. Polypharmacy and falls in the middle age and elderly population. Br J Clin Pharmacol. februar 2006;61(2):218–23.
- Zulman DM, Sussman JB, Chen X, Cigolle CT, Blaum CS, Hayward RA. Examining the evidence: a systematic review of the inclusion and analysis of older adults in randomized controlled trials. J Gen Intern Med. juli 2011;26(7):783–90.
- Lindley RI. Drug trials for older people. J Gerontol A Biol Sci Med Sci. februar 2012;67(2):152–7.
- Brøsen K, Jens P, Simonsen U. Basal og klinisk farmakologi. København.: FADL; 2014.
- Hughes LD, McMurdo MET, Guthrie B. Guidelines for people not for diseases: the challenges of applying UK clinical guidelines to people with multimorbidity. Age Ageing. januar 2013;42(1):62–9.