Seniorforsker: Multisygdom – hvad er problemet?
BOGUDDRAG: Altinget bringer kapitler fra en ny bog, der sætter fokus på problemer med multisygdomme. I tredje kapitel er det seniorforsker Finn Breinholt Larsen, der italesætter problemet. Læs indlægget her.

Anna Nedergaard
RedaktionsassistentAf Finn Breinholt Larsen
Programleder og seniorforsker, Defactum, Region Midtjylland
Multisygdom som udfordring for patienten
At være multisyg vil sige at have to eller flere samtidige kroniske sygdomme (1). Multisygdom er ikke en særlig diagnose. De enkelte sygdomme diagnosticeres og behandles, i lægelig henseende, netop som enkelte sygdomme. Når begrebet multisygdom ikke desto mindre er relevant, er det, fordi forekomsten af flere samtidige sygdomme ofte er ensbetydende med både en stor sygdoms- og en stor behandlingsbyrde for patienten, jævnfør Burden of Treatment Theory (2).
Det kan være belastende at have leddegigt, det kan være belastende at have KOL, men det vil næsten altid være mere belastende – dvs. øge sygdomsbyrden – at have begge sygdomme end blot én af dem. Ikke sjældent forstærker generne ved sygdommene ovenikøbet hinanden.
Behandlingsbyrde refererer til de belastninger, som selve mødet med sundhedsvæsnet påfører patienten. Personer med multisygdom bliver ofte behandlet både i almen praksis og af flere specialister, der indbyrdes ofte ikke kommunikerer særligt effektivt (3). For den multisyge patient kan behandlingsbyrden nå et omfang, hvor den reelt er uoverkommelig (4).
Målet er at skabe viden om dem, der er diagnosticeret med flere sygdomme.
Bogen er kommet til i samarbejde med Tryg, og Altinget har efter aftale med redaktørerne bag bogen fået mulighed for at bringe kapitlerne fra flere centrale aktører i sundhedsvæsenet.
Udredning af sygdom kan være tidskrævende og undersøgelsesprocedurerne i nogle tilfælde tillige være belastende for patienten. Det samme gælder for behandling. En særlig problemstilling knytter sig til medicinering, fordi den multisyge ofte behandles med adskillige typer af præparater samtidigt (polyfarmaci), hvilket øger risikoen for bivirkninger. Genoptræning og forebyggelse af sygdomsforværring kan desuden betyde, at patienten skal bruge tid og energi på fysiske øvelser, kontrolbesøg osv.
Patientens ressourcer og ressourcerne i det nærmeste netværk (ægtefælle, familie) har stor betydning for, hvordan sygdoms- og behandlingsbyrden påvirker patientens trivsel og dagligdag. Her kommer det sociale aspekt ind: evnen til at mestre de nævnte udfordringer varierer med indkomst, uddannelsesniveau, samlivssituation og en række andre levevilkår. Multisygdom og social ulighed i sundhed er derfor tæt sammenknyttede problemstillinger.
Det kan være belastende at have leddegigt, det kan være belastende at have KOL, men det vil næsten altid være mere belastende – dvs. øge sygdomsbyrden – at have begge sygdomme end blot én af dem.
Finn Breinholt Larsen
Programleder og seniorforsker, Defactum, Region Midtjylland
Hvor udbredt er multisygdom?
Den første landsdækkende undersøgelse af forekomsten af multisygdom i Danmark viser, at 33 procent af den voksne befolkning (16+år) har to eller flere langvarige sygdomme, mens 29 procent har én sygdom, og de resterende 38 procent ikke har nogen sygdom (5). Mere end halvdelen af dem, der har en langvarig sygdom, er med andre ord multisyge. Undersøgelsen bygger på selvrapporterede data fra den nationale sundhedsprofil Hvordan har du det? fra 2013. Der er spurgt til forekomsten af 17 langvarige sygdomme.
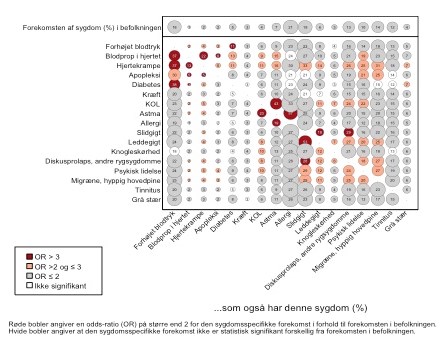
Figur 1. Forekomsten af 17 langvarige sygdomme i den danske befolkning fra 16 år og op viser, hvor hyppigt sygdommene optræder parvist. Der er i alt 272 parvise sygdomskombinationer (5).
Tallene i boblerne angiver den procentvise forekomst. Det samme gør størrelsen af cirklerne: Jo større cirkel, jo større forekomst. Farven på boblerne angiver, hvor stor forekomsten af en sygdom er hos personer, der i forvejen har en given sygdom, sammenlignet med sygdommens forekomst i hele befolkningen. Dette forhold er udtrykt som en odds-ratio. Forkortelser: KOL, kronisk obstruktiv lungesygdom; OR, odds-ratio (5).
Det generelle billede er, at sygdommene ofte forekommer sammen i karakteristiske mønstre. Det vil sige, at har man én sygdom, er sandsynligheden for, at man også har en eller flere andre sygdomme, større, end man skulle forvente, hvis sygdommene optrådte uafhængigt af hinanden.
Eksempel: Blandt diabetikere har 38 procent forhøjet blodtryk, 3 procent har haft en blodprop i hjertet, og 4 procent lider af hjertekrampe. De tilsvarende tal for hele befolkningen er 18 procent, 1 procent og 2 procent. I 252 ud af 272 kombinationer er den sygdomsspecifikke forekomst signifikant større end i befolkningen som helhed.
Adskillige sygdomme forekommer dobbelt så hyppigt, når de optræder i kombination med andre. Tendensen til samforekomst er særligt udbredt ved nogle sygdomme, eksempelvis har personer med hjertekrampe mere end dobbelt så stor sandsynlighed for at have 12 af de 16 andre kroniske sygdomme (Figur 1).
Personer med diskusprolaps eller psykisk sygdom har en højere sandsynlighed for at have 8 ud af de 16 andre sygdomme. I modsætning hertil har personer med kræft, tinnitus eller grå stær ikke større sandsynlighed for at have de øvrige sygdomme.
Undersøgelsen viser, at de mest almindelige sygdomspar er allergi og astma, slidgigt og leddegigt samt astma og KOL. Særligt iøjnefaldende er den høje forekomst af somatiske sygdomme hos personer med psykiske lidelser. Personer med psykisk sygdom har en markant overdødelighed sammenlignet med resten af befolkningen, og hjertekarsygdomme bidrager væsentligt hertil.
En undersøgelse af multisygdom i Regions Midtjyllands befolkning viser, at andelen med multisygdom stiger kraftigt med alderen, men at multisygdom også forekommer i et ikke ubetydeligt omfang hos unge (6). Hos de 25-34-årige har 22 procent to eller flere langvarige sygdomme, mens det blandt de 75-79-årige er 63 procent. I undersøgelsen blev der spurgt til 18 langvarige sygdomme. Fra 65 år og opefter er mere end halvdelen multisyge.
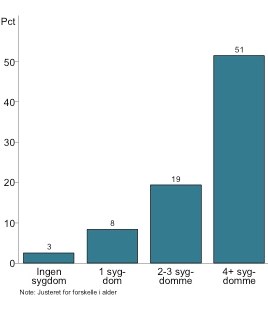
Undersøgelsen viser desuden, at sygdomsbelastningen øges kraftigt med et stigende antal sygdomme (Figur 2).
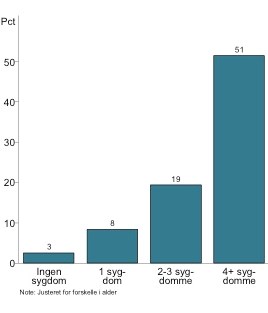
Figur 2. Andel patienter med dårligt selvvurderet i forhold til antallet af kroniske sygdomme (6).
Mens der kun var 3 procent med dårligt selvvurderet helbred blandt personer uden nogen af de 18 langvarige sygdomme, havde 51 procent et dårligt selvvurderet helbred blandt personer med fire eller flere langvarige sygdomme (6). Der er tale om en meget markant sammenhæng, også selv om der blot er foretaget en simpel optælling af sygdomme hos den enkelte, uden at der ikke er sondret mellem alvorligheden af sygdommene.
Multisygdom som udfordring for sundhedsvæsnet
Sundhedsvæsnet må løbende tilpasse sine ydelser til de ændringer, der sker i befolkningens behov. Aldringen af befolkningen kombineret med udviklingen i udrednings- og behandlingsmuligheder gør, at en voksende andel af befolkningen behandles for to eller flere samtidige sygdomme. Hos ældre er multisygdom reglen frem for undtagelsen.
Det er den virkelighed, sundhedsvæsnet skal tilpasse sig. Det er en organisatorisk og faglig udfordring, fordi sundhedsvæsnet i de seneste 100 år har fejret sine største triumfer gennem øget specialisering, og specialisering stadig er en vigtig driver i sundhedsvæsnets udvikling. Den måde det specialiserede sundhedsvæsen er opbygget på i dag, fremmer ikke koordinering og optimering af behandlingen hos personer, der er i behandling for flere sygdomme.
Tilpasning af sundhedsvæsnets organisering til patienter med multisygdom
Hvis man skal undgå usammenhængende behandlingsforløb, en overvældende behandlerbyrde og lægepåførte skader som følge af polyfarmaci, kræver det koordinering på tværs af specialer og sektorer (praksissektor, kommuner, hospitaler). Det kræver udvikling og afprøvning af nye organisations- og samarbejdsmodeller.
Mere patientinvolvering
Hvad er det vigtigste for patienten? Jo mere patienter og pårørende involveres i beslutninger om udredning, behandling og rehabilitering, jo større er chancen for, at de forskellige aktiviteter afstemmes efter patientens ønsker og behov, og at der anlægges en helhedsvurdering. Involvering af patienten muliggør desuden, at der tages højde for forskelle i ressourcer og levevilkår (social differentiering). På den måde kan man modvirke social ulighed i behandlingen.
Bedre evidens
Lægemidler og andre behandlingsmetoder er fortrinsvis afprøvet på patienter med monosygdom. Ligeledes tager kliniske retningslinjer sjældent højde for behandling af multisyge patienter (7). Der er derfor behov for evidens for behandlingers effekt, når lægemidler anvendes på multisyge og for kliniske retningslinjer, der tager højde for multisygdom (8).
Samtidig skal man være opmærksom på, at kliniske retningslinjer kan være problematiske at anvende på patienter, som har det, der med et rammende udtryk er blevet kaldt ’sammenflydende sygdom’ (9). Her tænkes især på ældre, skrøbelige patienter med komplekse kroniske lidelser, hvor et vigtigt mål for behandlingen kan være at understøtte, at patienten bevarer funktionsevnen i et omfang, der muliggør et aktivt og meningsfuldt liv, frem for helbredelse af de enkelte lidelser.
Økonomiske incitamenter der fremmer helhedstænkning
Aflønning for enkeltydelser er den fremherskende finasieringsform i praksissektoren, mens allokering af ressourcer i hospitalsvæsnet via DRG-systemet ligeledes er knyttet til enkeltprocedurer.
De økonomiske incitamenter bidrager til atomisering frem for helhedstænkning. Der er med et økonomudtryk tale om ’perverse incitamenter’, der fremmer produktiviteten, men ikke nødvendigvis kvaliteten af ydelserne. Det er derfor vigtigt at tilpasse de økonomiske incitamenter, så fokus på det samlede patientforløb præmieres.
Mere tidssvarende uddannelser
En vigtig faktor i sundhedsvæsnets tilpasning til en befolkning, hvor multisygdom er den ny normalitet, er tidssvarende uddannelser af sundhedsprofessionerne. Viden om udbredelse og konsekvenser af multisygdom bør være en central del af pensum sammen med et forstærket fokus på ’den hele patient’.
Konklusioner og perspektiver
Vi er vant til at tænke på sundhedsvæsnet som en sektor drevet af viden. Kvantitativ og kvalitativ forskning i multisygdom har i de senere år bidraget med relevant viden om multisygdom (10-12). Handler det ikke bare om at omsætte denne viden i praksis?
Det overordnede svar er ja. Man skal imidlertid være opmærksom på, at der er stærke interesser knyttet til den nuværende organisering af sundhedsvæsnet både blandt private og offentlige aktører. Udvikling af et sundhedsvæsen, der egner sig til at tage sig af multisyge patienter, kræver derfor mere end blot at sprede og omsætte viden. Magt, prestige og økonomiske interesser er vigtige medspillere.
Hvis omstillingen skal lykkes, forudsætter det, at der træffes beslutninger på mange niveauer, og at der arbejdes målbevidst på at skabe rammer og nye balancer og alliancer mellem aktørerne for at muliggøre omstillingen. Der skal ske ændringer på det kliniske niveau, eksempelvis implementering af kliniske retningslinjer for multisyge, og nye metoder til patientinddragelse skal anvendes.
På det organisatoriske niveau er der eksempelvis behov for skabelse af nye samarbejdsstrukturer mellem specialister indbyrdes og mellem specialister og praksissektoren. På samfundsniveau er der eksempelvis brug for ændring af de økonomiske incitamenter og for krav om, at lægemidler skal være afprøvet på patienter med flere sygdomme. Klinikere, forskere, politikere, administratorer og medicinalindustri må derfor alle yde et bidrag til omstillingsprocessen.
Læs hele “Hvidbogen om Multisygdom” her.
Referencer
- van den Akker M, Buntinx F, Knottnerus JA. Comorbidity or multimorbidity: what's in a name? A review of literature. The European Journal of General Practice. 1996;2:65-70.
- May CR, Eton DT, Boehmer K, Gallacher K, Hunt K, MacDonald S, et al. Rethinking the patient: using Burden of Treatment Theory to understand the changing dynamics of illness. BMC Health Services Research. 2014;14:281.
- Doessing A, Burau V. Care coordination of multimorbidity: a scoping study. Journal of Comorbidity. 2015;5:15–28.
- Boyd CM, Darer J, Boult C, Fried LP, Boult L, Wu AW. Clinical practice guidelines and quality of care for older patients with multiple comorbid diseases: implications for pay for performance. JAMA. 2005 Aug 10;294(6):716-24.
- Friis K, Pedersen MH, Larsen FB, Lasgaard M. A national population study of the co-occurrence of multiple long-term conditions in people with multimorbidity, Denmark, 2013. Prev Chronic Dis. 2016 Jan 28;13:E12.
- Larsen FB, Friis K, Lasgaard M, Pedersen MH, Sørensen JB, Jakobsen LMA, Christiansen J. Hvordan har du det? 2013 – Sundhedsprofil for region og kommuner. Bind 1. Aarhus:CFK • Folkesundhed og Kvalitetsudvikling;2014.
- Hughes LD, McMurdo MET, Guthrie B. Guidelines for people not for diseases: the challenges of applying UK clinical guidelines to people with multimorbidity. Age Ageing. 2013;42:62-9.
- Multimorbidity: clinical assessment and management. NICE clinical guideline 56. London: National Institute for Health and Care Excellence; 2016.
- Upshur RE, Tracy S. Chronicity and complexity: is what's good for the diseases always good for the patients? Can Fam Physician. 2008 Dec;54(12):1655-8.
- Publications on multimorbidity (updated on November 8, 2016). Usherbrooke, Canada: International Research Community on Multimorbidity; 2016. Tilgængelig fra: https://www.usherbrooke.ca/crmcspl/fileadmin/sites/crmcspl/documents/Publications_on_multimorbidity_01.pdf.
- Mercer SW, Salisbury C, Fortin M, editors. ABC of multimorbidity. Chichester, West Sussex, UK: Wiley Blackwell BMJ Books; 2014.
- Freeman TR. Multimorbidity. In: Freeman TR (revised by). McWhinney's textbook of family medicine. 4th edition. Oxford, UK: Oxford University Press; 2016