Antropologer om multisygdom: Livet skal leves, mens man har det
BOGUDDRAG: Altinget bringer kapitler fra en ny bog, der sætter fokus på problemer med multisygdomme. I andet kapitel er det antropolog og sygeplejerske Helle Høstrup og antropolog Alexandra Ryborg Jønsson, der italesætter problemet. Læs indlægget her.
Anna Nedergaard
RedaktionsassistentAf Helle Høstrup og Alexandra Ryborg Jønsson
Henholdsvis sygeplejerske og sundhedsantropolog på Rigshospitalet samt antropolog og PhD-studerende ved ViBIS, KU og Yale University
Hvad ved vi om livet som patient med multisygdom?
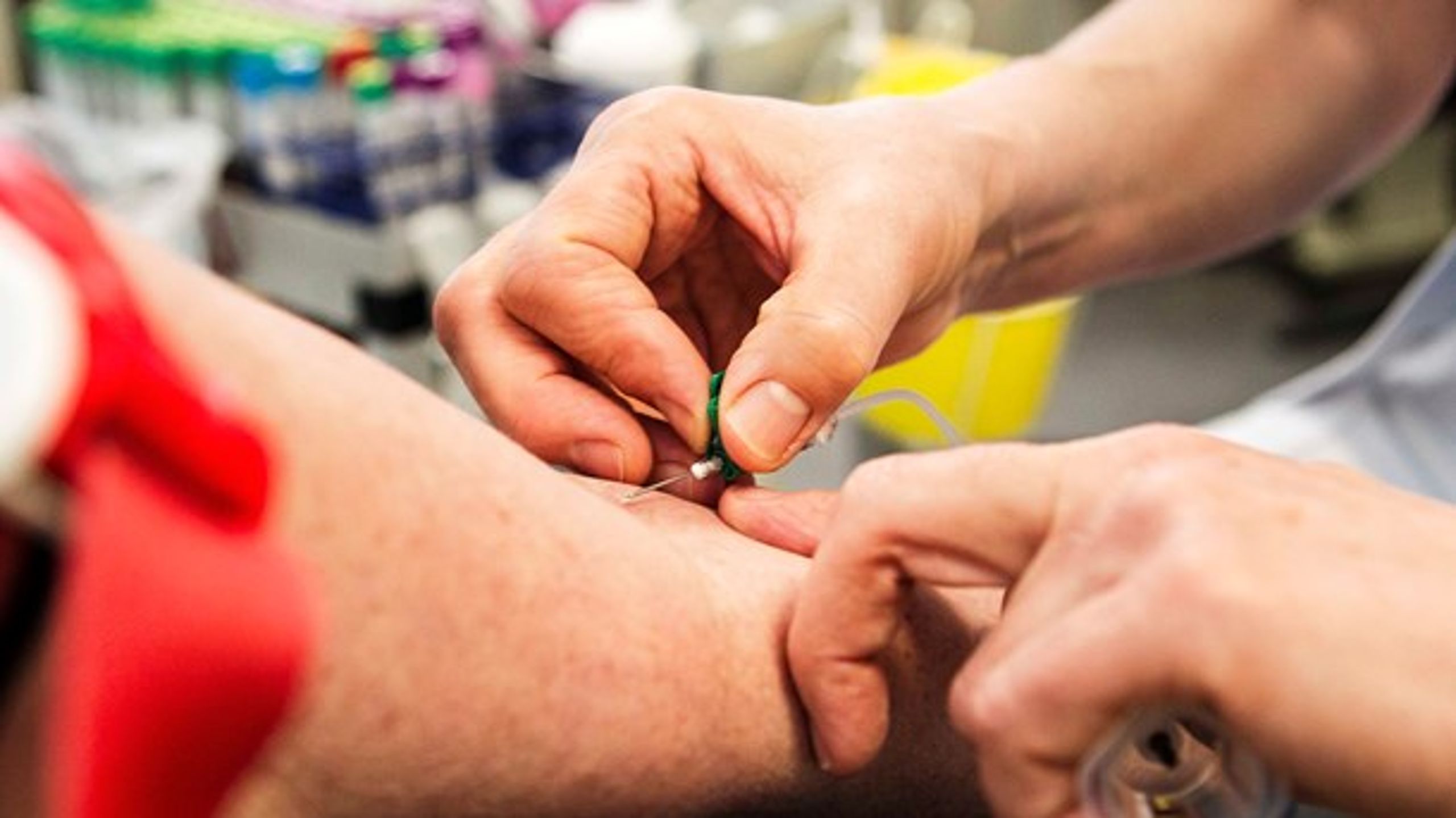
Multisygdom påvirker hverdagslivet. Studier viser, at belastningen af sygdomme i form af eksempelvis smerter, fatigue eller nedsat førlighed og belastningen af behandlinger – at møde op til kontroller, følge diæter, tage medicin, holde styr på forskellige behandlinger til forskellige sygdomme – er med til at give fornemmelsen af at mangle autoritet over eget liv og nedsætte den selvoplevede livskvalitet (1).
Multisyge er en gruppe, der utilsigtet ofte kommer til at bære ansvar for overblik over egne behandlinger og andre aftaler. Mens den øgede specialisering i sygehusvæsenet og den diagnosefokuserede specialetænkning betyder høj kvalitet i behandlingen af den enkelte sygdom, kan det forholde sig modsat for multisyge.
Det viser en undersøgelse, lavet i et samarbejde mellem DEFACTUM, Folkesundhed og Sundhedstjenesteforskning og ViBIS, om livet med multisygdom og hverdagslivets betydning i samarbejde med sundhedsvæsenet. En ældre mand med flere forskellige sygdomme siger det ganske enkelt i et interview: ”Hjerte-Jens taler jo ikke med Lunge-Hans” (1).
Målet er at skabe viden om dem, der er diagnosticeret med flere sygdomme.
Bogen er kommet til i samarbejde med Tryg, og Altinget har efter aftale med redaktørerne bag bogen fået mulighed for at bringe kapitlerne fra flere centrale aktører i sundhedsvæsenet.
Han refererer til de forskellige læger til hans forskellige kroniske sygdomme, hvor ingen af dem taler sammen om den eventuelt gensidige påvirkning af sygdommene. Hvad ”Hjerte-Jens” – hans hjertelæge udskriver af medicin, tjekker han ikke op med ”Lunge-Hans” – den lungeansvarlige læge.
Det kan betyde, at behandlinger forsinkes eller sygdom forværres, og det bliver op til den enkelte patient at gøre opmærksom på igangværende behandlinger for andre kroniske lidelser. De fleste mennesker er ukendte med medicinsk fagterminologi og har ingen viden om behandlingers indgriben i hinanden. For mange kan blot det at finde vej på hospitalet være en udfordring.
Multisyge er en gruppe, der utilsigtet ofte kommer til at bære ansvar for overblik over egne behandlinger og andre aftaler.
Det er ikke den eneste udfordring ved at have flere kroniske sygdomme på en gang. Kontrolbesøg, blodprøvetagning og andet planlægges ofte uden inddragelse af patienten, og det kan betyde kontakter med sundhedsvæsenet flere gange ugentligt.
Den øgede specialisering medfører, at forskellige behandlinger og kontrolbesøg kan foregå på forskellige hospitaler. Der sker en generel påvirkning af den multisyges hverdagsliv, og eksempelvis arbejdslivet bliver svært påvirket af de mange forsømmelser (2).
Jo flere sygdomme, desto større belastning af sygdom og behandling, der måske kun levner den syge få gode timer om dagen. Hvis de gode timer går med kontakter med sundhedsvæsenet, fordi de ligger spredt, er der mindre energi til at indgå i sociale sammenhænge. Løsningen er ikke automatisk at samle kontroller og aftaler. Der kan være stor variation, om den enkelte trives bedst med samlede aftaler på hele dage eller spredte kortvarige besøg. Svaret må være at inddrage den enkelte i tilrettelægningen af behandling og aftaler.
Den kommunale organisering med adskilte forvaltninger og administrationer udgør endnu en udfordring for mennesker med multisygdom, idet deres støttebehov er komplekse og går på tværs af forvaltningsgrænser.
Borgere med en psykiatrisk diagnose hører i kommunale forvaltningssammenhænge sammen med den forvaltning, der varetager handicapområdet, mens ældre- og plejeområdet tager hånd om opgaver i forbindelse med somatisk sygdom. Hertil kommer separat forvaltning af rehabilitering, sociale forhold og børn-ungeområdet.
En anden udfordring adresserer kulturelle og organisatoriske forståelser i sundhedsvæsenet, idet forskellige begreber kan betyde forskelligt i forskellige omsorgssystemer og sektorer. Der kan hermed opstå et skisma mellem at varetage egen sundhedsfaglige kulturelle forståelse, fremfor at have fokus og perspektiv på fællesskab og sammenhæng.
De demografiske sammensætninger ændrer sig med større hastighed end de strukturelle, og det er essentielt, at borgerne skal kunne navigere i det.
Hvordan lærer vi om livet med multisygdom?
Forståelse af og nødvendig indsigt i kompleksiteten af livet med multisygdom nødvendiggør brugerinvolvering. Brugere verificerer så at sige den professionelle udvikling af viden og kompetence. Det er imidlertid ikke uden vanskeligheder. Livet som patient med multisygdom er travlt, og der kan i den organisatoriske brugerinddragelse være en udpræget tendens til at tiltrække bestemte typer af patienter samt patienter med mange ressourcer.
Grupper af sårbare patienter er svære at engagere, både fordi de er for syge, og fordi det for dem kan være vanskeligt at indgå i de kulturelle koder i en offentlig organisation. Det er altså vigtigt at tænke inddragelse kreativt og multimetodisk samt at lære af erfaringer fra andre regioner og andre sundhedsvæsener (1,2).
Vi har dog stadig brug for mere viden. Der er derfor iværksat en række studier, der med forskellige metoder har til formål at undersøge behandlinger, arbejdsliv, livskvalitet og andre aspekter af fænomenet multisygdom.
Dilemmaer og undren i multisyges oplevede liv
Region Midtjylland og Danske Patienter lavede sammen et kvalitativt studie af betydningen af belastning af sygdomme og behandlinger i relation til arbejdsmarkedstilknytning.
Projektet blev støttet af Sundhedsstyrelsens Satspulje og viste, at det krævede menneskelige ressourcer og netværk at forblive på arbejdsmarkedet som multisyg, og at dette over tid oftest blev så kompliceret, at det ikke længere var muligt, trods patienternes ønsker.
”Det jeg allerhelst vil, er at arbejde,” siger 36 årige Christine, der arbejder med grafisk design. Men hun fortæller, at sygdom efterhånden har gjort det umuligt at udfylde den halvtidsstilling, hun har haft et par år.
I sidste ende, forklarer Christine, er det et spørgsmål om prioritering. For hvis alle kræfter bliver brugt i arbejdstiden, bliver familien forsømt. Og børnene er de vigtigste i Signes liv. Derfor har Christine nu mod sit ønske valgt at gå stærkt ned i tid samt have særlige arbejdsvilkår, fordi hun hellere vil bruge de timer, hvor hun har energi, sammen med sin familie (1).
Det stiller krav til fremtidens organisering af sundhedsvæsenet, hvor det at kunne bibeholde sin plads på arbejdsmarkedet længst muligt, er et ønsket mål for både de fleste patienter og i den politiske dagsorden.
Konklusioner, perspektiveringer og anbefalinger
Når multisyges forløb går godt, er det i dag mest et tilfælde. Det sker, når behandlingerne ikke er modstridende, og forløbene, tiderne og egenomsorgsopgaverne passer godt ind i den syges hverdagsliv. Men når behandlingerne ikke passer sammen, kræver det overblik og faglige kompetencer at hjælpe den multisyge med at navigere.
Det stigende antal patienter med multisygdom stiller eksempelvis de praktiserende læger over for en stor udfordring i de kommende år (3).
Både tidsforbrug og kompleksiteten i kontakten stiger i takt med antallet af langvarige sygdomme (4), og ganske ofte modsiger de kliniske vejledninger hinanden. Den praktiserende læge fungerer ofte som tovholder i forhold til den medicinske udredning og behandling, men også i forhold til pårørende og de sociale aspekter af sygdommene (5).
Foreløbige danske studier peger på, at en målsætning om højere grad af individualisering i tilrettelæggelsen af behandlinger, så der tages hensyn til den enkeltes hverdagsliv, vil bedre ikke kun den multisyges oplevede livskvalitet (1), men også gøre monitorering og tovholderrollen lettere for sundhedsprofessionelle.
Hvis den multisyges mange kontakter til forskellige hospitalsafdelinger, til kommunale indsatser og til egen læge planlægges koordineret i samråd med den syge og de pårørende, vil det lette den komplicerede tilrettelæggelse af hverdagen, og det vil lette den tværfaglige koordinering af indsatser.
Inddragelse og koordinering ville kunne favne den syges udfordringer i forhold til aktuelle sygdomsdiagnoser og andre tilstande, der griber ind i hverdagen. En regelmæssig og systematisk gennemgang af medicin vil hjælpe den syge til lettere at holde styr på det, og det ville hindre uønskede farmakologiske interaktioner og unødvendig medicinering.
Den store udfordring for sundhedsvæsenet er at finde en balance mellem et specialiseret og et mere koordineret generalistorienteret fokus på behandling, pleje og rehabilitering af multisyge mennesker. Derved skabes større grobund for et succesfuldt forløb, hvor den multisyge har bedre udgangspunkt for at følge behandlinger og anbefalinger og har en større oplevet livskvalitet.
Og der skabes grobund for en langt bedre udnyttelse af sundhedsfaglige kompetencer og indsatser.
Læs hele “Hvidbogen om Multisygdom” her.
Referencer
- Ørtenblad L, Jønsson AR, Meillier L (2015) Komplekse liv. Patientinddragelse som vej til et bedre hverdagsliv for multisyge? In: TFSS, Vol. 22, p. 83-101
- Ørtenblad L, Meillier, L, Jønsson A. Multi-morbidity: A user perspective on navigationg the health care system and everyday life. Submitted November 2016
- Reventlow S, Kragstrup J, Guassora AD, Bjerrum L & Olivarius N (2013) ”Multimorbiditet i et sundhedsvæsen, som er indrettet til enkeltsygdomme” In: Ugeskr. Læger 2013;175:1093.
- Moth G, Vestergaard M & Vedsted P(2012) ”Chronic care management in Danish general practice – a cross-sectional study of workload and multimorbidity”in BMC Family Practice, 2012;13:52.
- Grøn L, Obel J & Bræmer MH (2007) Tovholder i praksis DSI: Rapport 2007.04
Aknowledgement
Tak til Lisbeth Ørtenblad og Lucette Meillier, DEFACTUM, for brug af data samt kommentarer og gennemlæsning.