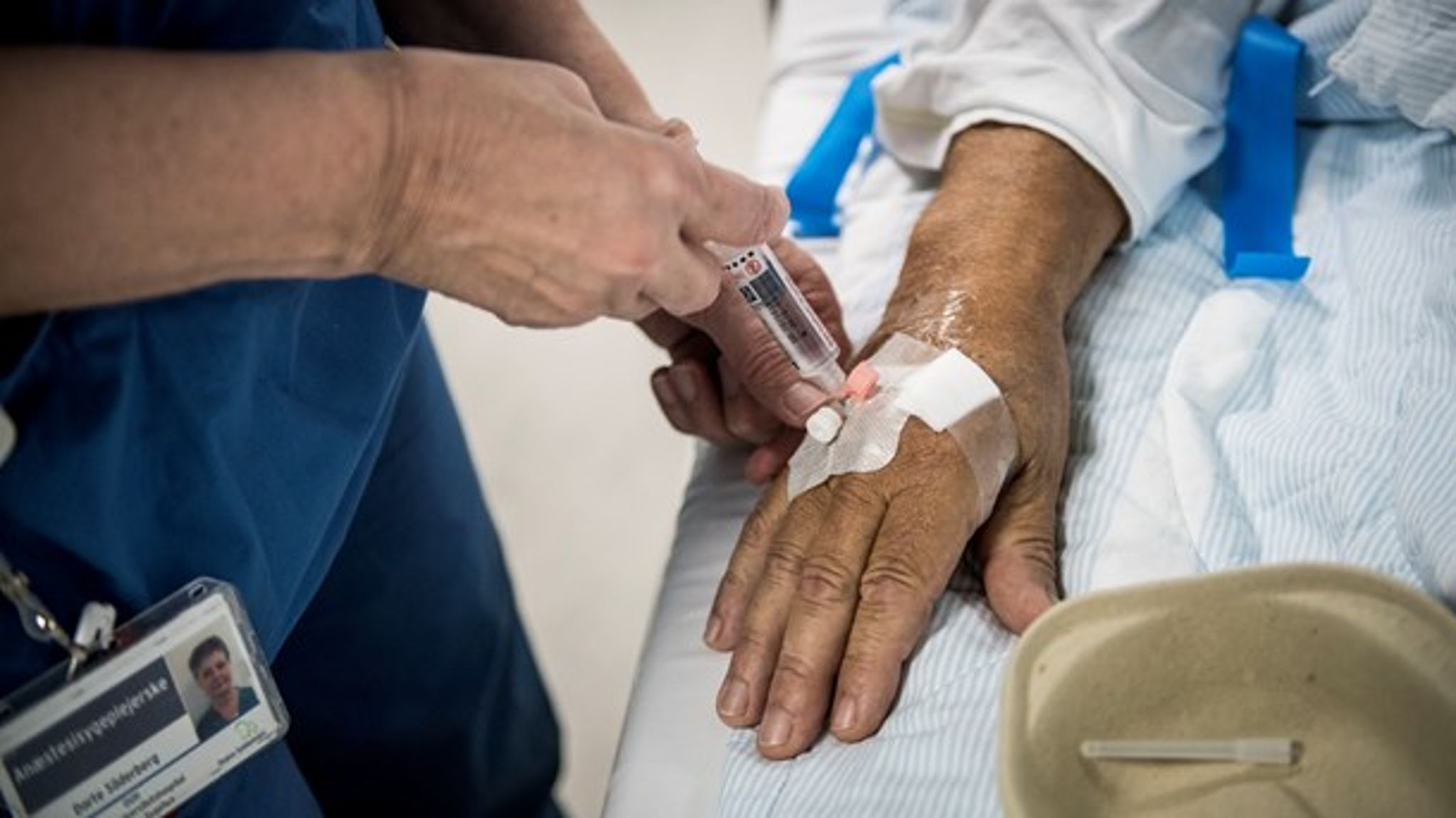
Sundhedseksperter: Markedstænkning har invaderet sundhedssektoren og øget uligheden
Af Anna Schneider-Kamp og Morten Sodemann
Hhv. Adjunkt, medicinsk sociologi på Syddansk Universitet og Professor, global sundhed og indvandrermedicin, Syddansk Universitet, overlæge, Indvandrermedicinsk Klinik, Odense Universitetshospital
Markedstænkningen har invaderet hele sundhedssektoren – først med Anders Foghs minimalstat og senere med Lars Løkkes privathospitaler – og ændret vilkårene for både patienter og sundhedspersonale markant.
Markedsgørelsen af noget, der tidligere var et fælles velfærdsgode, som satte en ære i at være ens for alle, har skabt grobund for en helt ny forbruger-identitet blandt patienter.
Mens velfærdstankegangens ideal er at udjævne (sociale) forskelle, har markedsideologien snarere som mål at dyrke forskelle, for det er dem, markedet lever af: Forskelle i markedsudbud og forskelle i forbrugerpræferencer.
Alle indlæg hos Altinget skal overholde de presseetiske regler.
Debatindlæg kan sendes til debat@altinget.dk.
Resultatet er, at vi i dag står med en sundhedssektor, hvor nogle patienter får for meget behandling – og andre for lidt.
Ikke alle kan være aktiv patient
Udviklingen er ikke udelukkende et resultat af et neo-liberalistisk angreb på den danske velfærdsstat. Fra det modsatte ringhjørne har progressive demokratibevægelser gjort oprør mod den autoritære umyndiggørelse, som også kendetegnede det traditionelle sundhedsvæsen.
Resultatet er, at vi i dag står med en sundhedssektor, hvor nogle patienter får for meget behandling – og andre for lidt.
Anna Schneider-Kamp og Morten Sodemann
Hhv. Adjunkt, medicinsk sociologi på SDU og Professor, global sundhed og indvandrermedicin, SDU, overlæge, Indvandrermedicinsk Klinik, OUH
Fra hver sin kant og med hver sine bedste intentioner har stærke kræfter således fået sat ’patienten i centrum’, og det er der meget godt at sige om.
Problemet er bare, at det langt fra er alle patienter, der er i stand til at påtage sig denne nye, aktive patientrolle. Den kræver viden og selvstændighed og er en form for frihed, som kan nydes af dem, der føler sig hjemme på sundhedsfeltet, men er en byrde for dem, der er usikre og famlende.
Den gode vilje er derfor også endt med, at en tidligere ret stereotyp patientmasse i dag er blevet udskilt i stærke patienter, som ofte bliver overdiagnosticeret – og svage patienter, som ofte bliver under-diagnosticeret.
Rig og rask
Det kan næppe undre, at opdelingen i stærke og svage patienter spejler patientens sociale og kulturelle baggrund og temmelig præcist korrelerer med opdelingen i stærke og svage borgere generelt.
De stærke patienter har både netværk og penge, og i mange tilfælde søger de supplerende eller alternativ behandling, hvis de er utilfredse med det offentlige tilbud.
De er selvbevidste og ikke specielt autoritetstro, og de søger viden om sygdom og behandling fra mange forskellige kilder. De er forbruger-patienter med en ’sundhedskapital’, som gør, at de føler sig ligeværdige med deres læge (mindst) og forventer at få en personlig service med udgangspunkt i deres individuelle behov.
Denne patienttype interesserer sig for sygdom og helse, og det er i høj grad deres fortjeneste, at viden om sundhed i dag kommer fra mange forskellige kilder – ikke kun de sundhedsfaglige.
På mange måder personificerer de idealet om den moderne, aktive patient, der tager ansvar for sin egen sundhed. Det er vældig positivt, men i sine rabiate udgaver kommer forbruger-patienten til at fylde ekstraordinært meget i sundhedssystemets kalendere – ikke mindst fordi genetiske tests i dag også gør det muligt at tage patientrollen på sig længe før man eventuelt bliver syg.
Der er cirka en million danskere i denne gruppe, som har erhvervet sig en privat sundhedsforsikring, der giver dem en motorsmutvej direkte ind i sundhedsvæsnet – udenom alle dem, der ikke har nogen forsikring. De praktiserende læger slås med denne – meget konkrete og meget tydelige - ulighed hver eneste dag.
Det er forbrugerpatienterne, der kan finde på at koste rundt med deres læge og kræve den ene undersøgelse efter den anden.
I deres miljø giver det nemlig status at være engageret i sin sundhed – og mange af dem dyrker helse som en ideologi, der er omdrejningspunktet for hele deres identitet.
Udfordringen fra de ydmyge patienter
I den modsatte ende af spektret har vi de helt ydmyge patienter, som ikke stiller nogen krav overhovedet og givetvis ville føle sig meget bedre tilpas med den gamle patientrolle, hvor man bare skal slå hælene sammen og gøre som lægen siger (hvis man altså kan forstå, hvad der bliver sagt).
Ældre borgere, som har oplevet det hierarkiske sundhedsvæsens storhedstid, tilhører typisk denne kategori, men den rummer i princippet alle, som ikke har tilstrækkeligt med ’sundhedskapital’ i ryggen.
Det er en broget flok af mindre ressourcestærke mennesker, som har det til fælles, at de har behov for en autoritet, der kan give dem nogle præcise retningslinjer, hjælpe dem med at forstå sundhedssystemet og dets forventninger – og yde en menneskelig omsorg, der kan tage toppen af angst og usikkerhed.
Helt ude ad denne tangent har vi flygtninge og indvandrere, hvis danske sprogkundskaber ofte ikke rækker til en meningsfuld interaktion med sundhedsvæsnet omkring følsomme eller komplekse helbredsproblemer.
Mens de stærke patienter nærmest nyder patientrollen, som et forbrugsgode, der giver dem mulighed for at være ’medskabende’ i forhold til egen krop og identitet, så oplever de svage patienter snarere den moderne patientrolle og dens indirekte krav om at tage aktiv del i behandlingen som en byrde, der bliver lagt på dem, mens den burde være løftet af de sundhedsprofessionelle.
Deres forventninger til at være patient clasher derfor med det moderne sundhedspersonales forventninger til patientrollen, og de udgør en helt anden, men mindst lige så stor udfordring for sundhedsvæsnet som de stærke og krævende patienter.
To forskellige patientgrupper
Der tegner sig med andre ord et billede af to meget forskellige patientgrupper. Den ene befinder sig helt naturligt i centrum i kraft af uddannelse og/eller socialt netværk, mens den anden har meget svært ved at komme ind i kampen, enten fordi patienterne her mangler navigations- og forhandlingskompetencer og sproglige kvalifikationer, eller fordi de er komplekse tilfælde, multisyge, besværlige eller har psykiatriske sygdomme i tillæg til deres fysiske sygdom.
Den første gruppe er på forkant og i stand til at forhandle deres egen sandhed igennem overfor sundhedspersonalet med ord og den lange uddannelses magt. Den anden gruppe kender ikke sine rettigheder og venter ukritisk på at få den forventede hjælp fra velfærdssamfundet.
De besværlige patienter i denne gruppe har hverken styrke eller mindset til at kræve individualiseret behandling og bliver i stedet omfavnet af en indforstået produktionsdiskurs, der ser patienten som en nødvendighed for produktionen, og besværlige patienter som en hindring for dens effektivisering.
Besværlige patienter udsættes dermed for en implicit værdiformidling, som indikerer, at man gør sig fortjent til tid og omsorg gennem en personlig indsats – hvilket af disse patienter opfattes som en ekstra byrde og ikke et middel til selvrealisering, som hos de stærke patienter.
Hvem er patienten?
Sundhedspersonalet skal kunne håndtere begge patienttyper, og den helt store fare er, at sundhedsvæsnet skal skræve så meget, at det knækker midt over. Så kommer vi til at stå med et patientsegment, der bliver over-behandlet og et andet segment, der bliver under-behandlet. Dermed eroderer de grundlæggende værdier, som vores velfærdsstat og sundhedssystem er bygget på.
I teorien ligger løsningen lige for: Mens patienter tidligere var en stereotypi, som var underlagt et hierarkisk sundhedsvæsens normer, er det i dag sådan, at sundhedspersonalet – fra sosuassistent til overlæge – skal lære at tilpasse deres ydelse og adfærd til forskellige borgeres behov og udgangspunkt. Det vil for alvor være ’at sætte patienten i centrum’.
For at kunne lykkes med det, skal de forstå patientens sociokulturelle miljø og relationer til andre (professionelle og alternative) sundhedsaktører.
Og det er ikke noget, man kan kortlægge sådan én gang for alle, for kultur er i konstant bevægelse, og en personaliseret behandling må nødvendigvis være en dynamisk proces, som tilpasser sig forandringerne i patientens liv og omgivelser hele vejen gennem behandlingsprocessen.
Kun på den måde kan sundhedssystemet virkelig styrke patienten og undgå at falde i over- eller underdiagnosticeringens fælde.
Indsigt
 Knud Voldum-Clausen100 år
Knud Voldum-Clausen100 årI dag
Fhv. afdelingsforstander, Levnedsmiddelstyrelsen (kemisk levnedsmiddelforurening) Søren Bregenholt55 år
Søren Bregenholt55 årI dag
Chef for forskning og udvikling, Novo Nordisk, fhv. bestyrelsesformand, Medicon Valley Alliance Ole Schwartz79 år
Ole Schwartz79 årI dag
Specialtandlæge, medstifter af tandlægen.dk, fhv. klinikchef og overtandlæge, Rigshospitalet

 Louise Brown spørger Sophie LøhdeHvorfor er reglerne ikke ændret, så onlineplatforme kan levere håndkøbsmedicin?
Louise Brown spørger Sophie LøhdeHvorfor er reglerne ikke ændret, så onlineplatforme kan levere håndkøbsmedicin?
 Per Larsen spørger Sophie LøhdeHvad har regeringen gjort for børn og unge med svær overvægt?
Per Larsen spørger Sophie LøhdeHvad har regeringen gjort for børn og unge med svær overvægt?
 Karin Liltorp spørger Sophie LøhdeHvornår bliver retningslinjerne for udtrapning af antidepressiv medicin revideret?
Karin Liltorp spørger Sophie LøhdeHvornår bliver retningslinjerne for udtrapning af antidepressiv medicin revideret?
- Kvinderne i overtal for første gang: Se alle de nye ministre
- Syv politikere bliver ministre for første gang: Lær dem at kende her
- Mette Frederiksen danner regering efter rekordforhandlinger. Her er, hvad vi ved
- Her er de nye regeringsudvalg
- Én sætning i regeringsgrundlaget afslører samarbejdets akilleshæl