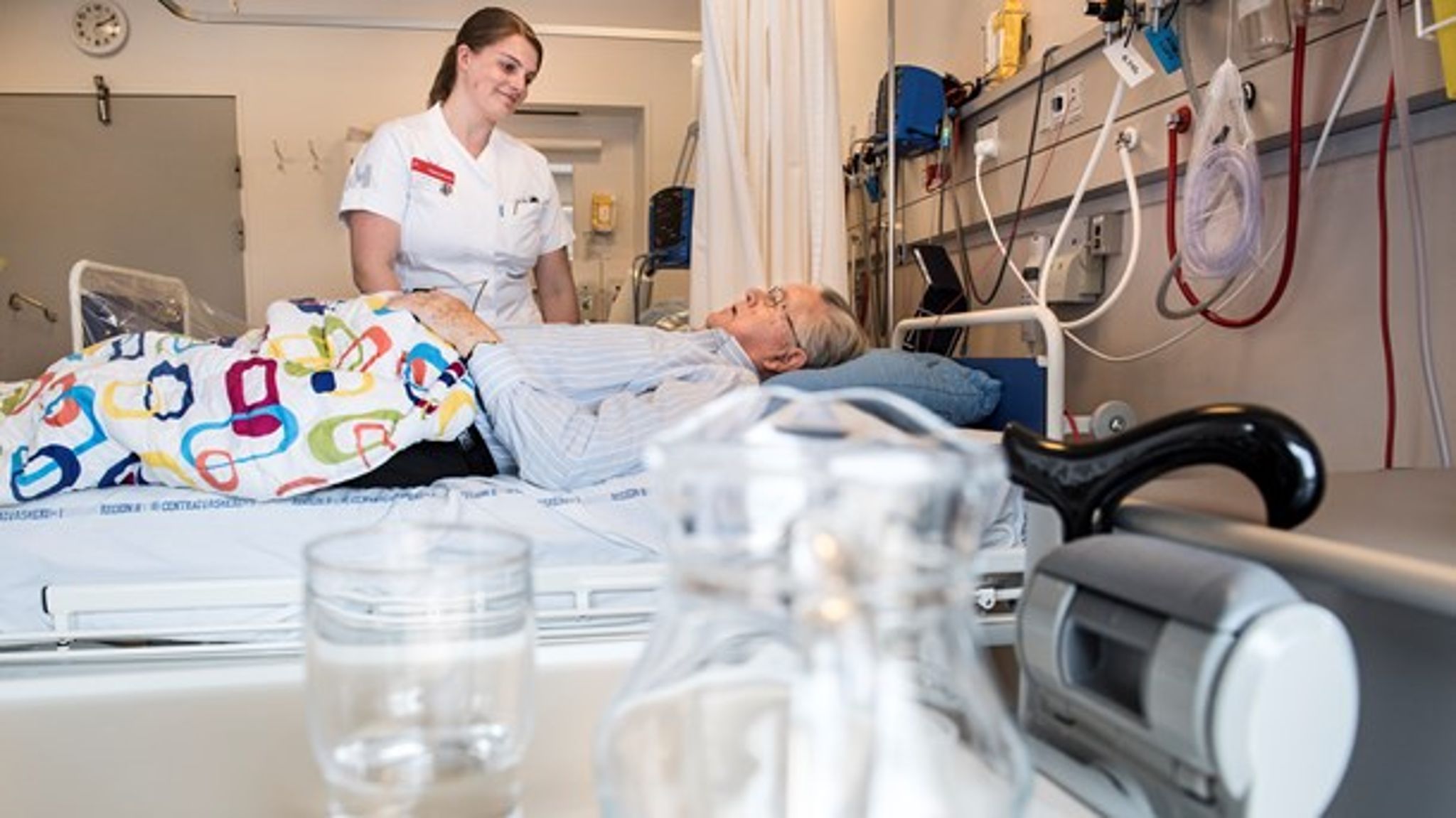
Sygeplejersker: Vi genopliver ældre svækkede patienter for meget
Af Inge Jekes
Formand, Fagligt Selskab for Sygeplejersker i Kommunerne
Etik og jura kan til tider være svært at få til at gå hånd i hånd.
Som sygeplejerske er det en daglig overvejelse, hvad skal jeg, hvad kan jeg, og hvad bør jeg. Desværre er det ikke altid muligt at få tid til denne refleksion.
Derfor kan det føles som overgreb, når vi er nødt til at indlede hjertelungeredning hos en person, som, både vi selv og måske også de pårørende synes, er meningsløs, så er det svært at gå hjem med oprejst pande og synes, at man har gjort det godt.
Der er ikke værdigt, at ældre patienter skal spørges om det samme gentagne gange, fordi vi ikke kan kommunikere rettidigt med hinanden i sundhedsvæsnet, og fordi vi som sundhedsprofessionelle har behov for at sikre os selv juridisk.
Inge Jekes
Formand, Fagligt Selskab for Sygeplejersker i Kommunerne
Så når der bliver spurgt, om vi genopliver for meget, så er svaret ja. Vi forsøger i hvert fald for meget.
Ældre svækkede patienter oplever at blive mødt med spørgsmålet, om de ønsker genoplivning ved hjertestop, når de indlægges på sygehuset. Dette kan for mange være yderst grænseoverskridende og ikke mindst for de pårørende.
Ældre skal ikke spørges igen og igen
For sender vi dermed et signal om, at du er kronisk syg og ældre, så du har ikke krav på behandling? Det opfattes i hvert fald sådan af nogle.
Der er ikke værdigt, at ældre patienter skal spørges om det samme gentagne gange, fordi vi ikke kan kommunikere rettidigt med hinanden i sundhedsvæsnet, og fordi vi som sundhedsprofessionelle har behov for at sikre os selv juridisk.
Den habile og inhabile borgers fravalg gælder også over sektorgrænser. Vi har et system, FMK-online, hvor det vil være muligt at få noteret, om genoplivning ønskes også for den habile borgere, så lad os bruge det, så vi kan dele oplysninger på tværs af sektorerne.
Lægen skal ikke træffe beslutningen
Beslutningen skal hellere ikke træffes af lægen, som mange af os kender fra tidligere, hvor det blev noteret med en kode i journalen.
I sygeplejejournalen var ordlyden kærlig pleje, hvilket næppe er juridisk gældende, og håber dog alle andre også modtog kærlig pleje. I dag er alle så voldsomt udfordret af tiden – tiden til at sætte os sammen med borgeren og de pårørende.
Derfor er det ikke ualmindeligt, at der skrives til lægen, at borgeren ikke ønsker genoplivning ved hjertestop, hvorefter lægen skriver tilbage, at der er ikke indikation for genoplivning. Det er juridisk korrekt, vil nogle sige, men det kan vi gøre bedre.
Vi skal sikre, at selvbestemmelsen opfyldes under de nuværende regler. Beslutningen skal gerne tages i god tid, så borgeren kan være medansvarlig, så der ikke opstår en akut situation, hvor sygeplejersken eller andre er tvunget til at iværksætte genoplivning mod borgeren ønske.
Ældre taler gerne om døden
Vi skal invitere til samtalen. Svækkede ældre taler gerne om døden og den sidste tid, men med det personale, som de har en relation til.
Samtalen skal foregå under trygge forhold i samarbejde med pårørende, praktiserende læge, hjemmesygeplejersken og ikke på sygehuset. At sætte samtalen i gang kræver, at alle parter er klar. De pårørende betyder mest for borgeren, og derfor skal man huske de pårørende.
At tage samtalen handler om at tage ansvar. Det handler ikke kun om at få et ja eller nej til hjertelungeredning, men generelt om behandlingsniveau og ønsker for den sidste tid, så vi er sikre på at følge borgerens ønsker, hvor det er muligt.
Borgeren kan oprette behandlingstestamente
For at imødekomme borgernes selvbestemmelse kan borgeren oprette behandlertestamente, som kun træder i kraft, hvis lægen vurderer, at man er varigt inhabil.
Det betyder, at man som sygeplejerske ikke kan følge borgerens ønske, men er afhængig af, at lægen tager beslutningen. Oplysningen tilgås via FMK-online, så hvorfor ikke give sygeplejerskerne mulighed for at følge borgerens behandlingstestamente?
Behandlingstestamente fratager os dog ikke ansvaret for at tage samtalen, da samtalen som nævnt er andet end ja eller nej til hjertelungeredning.
Tid og respekt er forudsætninger
Vi skal være særlig opmærksom på, at det er ikke alle patienter og pårørende, som beder om denne samtale eller opretter behandlertestamente.
Social ulighed følger med hele vejen. Der er en stor gruppe af borgere, som kræver noget særligt af os som sundhedsprofessionelle. Det kan lade sige gøre at ændre praksis, hvis man sørger for en værdibasseret tilgang ikke mindst fra ledelsen.
Forudsætningerne er tid, respekt og menneskelig indlevelse. Alle vil, at den sidste tid bliver så god som mulig. Der skal en kulturændring til – vi skal ikke have flere regler og retningslinjer – men vi skal dele oplysninger på tværs af sektorerne.
Fundamentalt handler det om etik og respekt for eksistentielle overvejelser i relation til alle borgere uanset social status i et sundhedsvæsen, hvor fokus er på behandling.
Indsigt
 Karina Lorentzen Dehnhardt spørger Peter HummelgaardEr der varetægtsfængslet på en retspsykiatrisk afdeling?
Karina Lorentzen Dehnhardt spørger Peter HummelgaardEr der varetægtsfængslet på en retspsykiatrisk afdeling?
 Mona Juul spørger Ane Halsboe-JørgensenKan ministeren garantere, at et forslag om formueskat ikke vil medregne boligens friværdi?
Mona Juul spørger Ane Halsboe-JørgensenKan ministeren garantere, at et forslag om formueskat ikke vil medregne boligens friværdi?
 Pernille Vermund spørger Morten BødskovBør pensionsselskaber investere mere i iværksætteri?Besvaret
Pernille Vermund spørger Morten BødskovBør pensionsselskaber investere mere i iværksætteri?Besvaret
- L 125 Lov om forskellige forbrugsafgifter med videre (Skatteministeriet)1. behandling
- B 100 At pensionsopsparinger i udgangspunktet skal deles ligeligt i tilfælde af skilsmisse (Social- og Boligministeriet)Fremsat
- L 115 Lov om engangsbeløb til modtagere af forsørgelsesydelser, folkepension, børne- og ungeydelse og uddannelsesstøtte m (Beskæftigelsesministeriet)Vedtaget