Professor: Forebyg den sociale ulighed i multisygdom

Af Peter Vedsted
Overlæge og professor, Aarhus Universitet
Multisyge patienter er ramt af social ulighed i sundhed
Der er en naturlig variation i vores helbred, sygelighed og dødelighed. Grundlæggende er det sundhedsvæsenets opgave at have fokus på denne variation og søge at påvirke vores sundhedstilstand og tilstræbe at alle opnår lige risiko for at blive syge og samme chance for at blive raske. I Danmark har vi derfor valgt at alle skal have lige adgang til sundhedstilbud, og at alle bidrager solidarisk til at betale for det.
Når sygdomsbyrden afhænger af sociale forhold, er der tale om social ulighed i sundhed. For eksempel er lavere uddannelse og indkomst indikatorer for øget risiko for at blive og være syg og også dårligere mulighed for leve et sundt liv. Det er vigtigt at understrege, at sammenhængen er kompleks, således at sociale forhold kan føre til sygdom og vice versa (1).
Generelt er der dog enighed om, at der for forskellene i voksenlivet er tale om en akkumuleret ulighed i eksponering for faktorer, der leder til dårligere helbred og tidligere død (2). Af en række årsager herunder genetiske, opvækstmæssige, samfundsmæssige og faktorer ved sundhedsvæsenet ser man en tydelig dosis-respons i den forventede levetid for 40 årige afhængigt af uddannelsesniveau (Figur 1).
Målet er at skabe viden om dem, der er diagnosticeret med flere sygdomme.
Bogen er kommet til i samarbejde med Tryg, og Altinget har efter aftale med redaktørerne bag bogen fået mulighed for at bringe kapitlerne fra flere centrale aktører i sundhedsvæsenet.
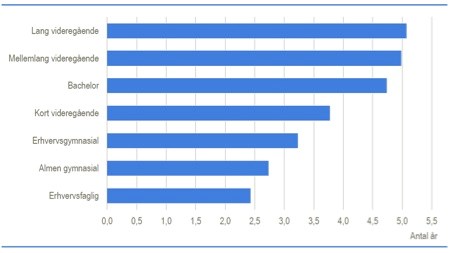
Som eksempel kan de 25 procent højest uddannede 30-årige mænd og kvinder forvente at leve henholdsvis fire og to et halvt år længere end de 25 procent mænd og kvinder med laveste uddannelsesniveau.
Peter Vedsted
Overlæge og professor, Aarhus Universitet
Figur 1. Ekstra levetid for 40-årige afhængigt af deres uddannelsesniveau (2009-2013) (Danmarks Statistik).
I Danmark, som i mange andre lande, ser vi en stigende ulighed i sundhed. Dels som en stigende gradient mellem brede befolkningsgrupper defineret ved disses uddannelses- og indkomstniveauer. Dels i form af at særligt udsatte grupper klarer sig dårligere end resten af befolkningen.
Som eksempel kan de 25 procent højest uddannede 30 årige mænd og kvinder forvente at leve henholdsvis fire og to et halvt år længere end de 25 procent mænd og kvinder med lavest uddannelsesniveau. Det er derfor naturligt at se nærmere på multisygdom i relation til social ulighed i sundhed.
Social position og multisygdom
Ser man på den aldersmæssige udvikling af multisygdom i forhold til social position er det påfaldende, at personer med lav social position udvikler multisygdom flere år før andre. Hvor eksempelvis de 20 procent af de 40-44 årige med lav social position er multisyge, er det 10 procent af de socialt bedst stillede. Og blandt de socialt bedst stillede er det først ca. 15 år senere, man ser, at 20 procent har udviklet multisygdom (3) (Figur 2).
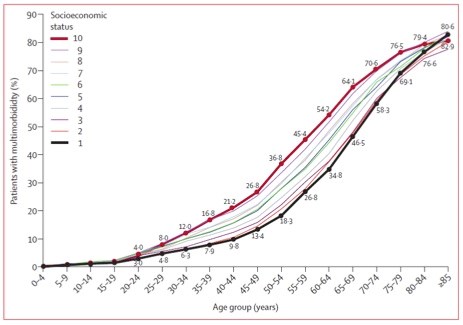
Figur 2. Forekomst af multisygdom i forhold til alder og social position. Social position er opdelt i 10 grupper hvor 1=højeste position og 10=laveste position (3).
Multisygdom ses oftere hos personer med lavere uddannelse som vist i Sundhedsprofilen fra 2013 (4) (Figur 3). Et særligt kendetegn ved multisygdom er altså, at det ser ud til at ramme tidligere og oftere hos personer med lav social position.
Man har øget risiko for at få en kronisk sygdom og samtidig i større risiko for at få flere på samme tid, når man bliver kronisk syg. Dette får store konsekvenser for denne gruppe mennesker, idet de ikke kun lever kortere end personer i bedre social position. De har dertil også en endnu længere periode med dårligt helbred som giver mere stress, smerter, lav livskvalitet og dårligt socialt netværk (5).
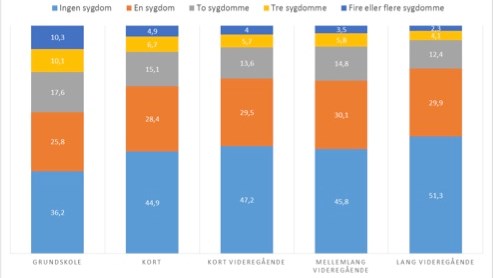
Figur 3. Den aldersjusterede procentvise forekomst af multisygdom i forhold til uddannelsesniveau hos personer med ingen sygdom, en, to, tre, fire eller flere sygdomme tegnet fra (7)).
Risikofaktorer og social position
Grunde til den øgede og tidligere forekomst af multisygdom hos personer med lavere social position hænger for en stor dels vedkommende sammen med to forhold. For det første startede en højere andel af disse personer livet under dårligere kår og med øget forekomst af sygdom gennem barn- og ungdommen. Dernæst er lavere social position associeret til dårligere livsvaner og uhensigtsmæssig sundhedsadfærd.
Allerede i ungdommen kan man se en markant overdødelighed af mangeartede årsager, hvis personen i barneårene har været på overførselsindkomst. Samtidig får unge, der er vokset op i socialt dårligere stillede familier, sværere ved at få en ungdomsuddannelse og dermed skabes en sammenhæng mellem lav social position og dårligt helbred.
For alle væsentlige livsvaner af betydning for udviklingen af sygdom er der en markant overvægt hos personer med lav social position (6). Af størst betydning er tobaksrygning, alkohol, fysisk inaktivitet, overvægt og kost, hvilket determinerer udvikling og forværring af sygdom og følgerne deraf (7).
I Figur 4 ses sammenhængen mellem uddannelsesniveau og antallet af flere risikofaktorer på samme tid. En sådan fordeling forklarer en stor del af multisygdom hos personer med lav social position.
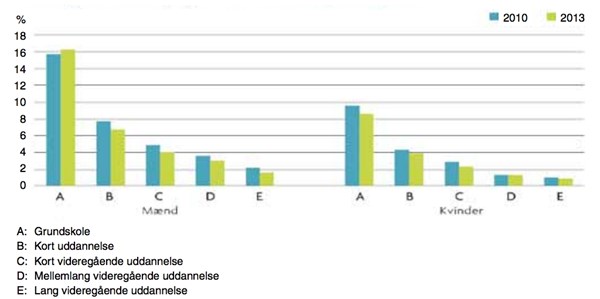
Figur 4. Andel med 3-5 risikofaktorer blandt mænd og kvinder (25 år og derover) i forskellige uddannelsesgrupper (2010-13) Aldersjusteret (7).
Sundhedsadfærd
Personer med multisygdom har, af en række årsager, en mindre hensigtsmæssig sundhedsadfærd. Som et eksempel er deltagelse i screeningsprogrammer konsekvent lavere hos personer med multisygdom, hvor lav social position yderligere sænker deltagelsen (8). Især kombinationer af somatisk og psykisk sygdom er præget af ændret sundhedsadfærd. Dette gælder også tandlægebesøg samt køb af ordineret medicin på apoteket (9). Andre forhold som manglende socialt netværk, lav sundhedskompetence, invaliditet og nedsat mobilitet er vist have betydning for sundhedsadfærden i relation til kroniske sygdomme (10).
Adgang og den omvendte sundhedslov
Personer med lav social position ses lidt oftere i almen praksis (11). Og er oftere er indlagte. Multisygdom øger denne sammenhæng især for kontakter til hospitalsvæsenet, herunder også akutte indlæggelser og skadestue.
Som et eksempel er andelen af personer med én ambulant kontakt årligt øget 13 procent fra 2007 til 2015. Til sammenligning er antallet af personer med ti eller flere ambulante kontakter på et år øget med 57 procent i samme periode (12).
I de områder hvor behovet for adgang til sundhedsydelser er størst, ses der ofte en såkaldt omvendt sundhedslov, hvor læger og andet sundhedspersonale søger til andre områder end der, hvor folk med lav social position og komplekse sundhedsbehov lever (13). For personer med lav social position og multisygdom betyder det, at de bliver dobbelt ramt i forhold til adgang til sundhedsvæsenets ydelser (14). I Danmark er dette nu en realitet.
Incitamenter og differentieret investering i sundhed
Et skotsk studie viste, at mens dødeligheden og graden af multisygdom steg med faldende social position, så steg sygesikringens udgifter til patienterne paradoksalt nok med stigende social position (15). Sundhedsvæsenets incitament til at tage sig af multisyge og socialt dårligt stillede er altså omvendt og ikke tilpasset det medicinske behov.
I England har man undersøgt sammenhængen mellem en særlig fokuseret investering i indsatser rettet mod socialt dårligere stillede, herunder bedre børne- og ungdomsindsats samt øget adgang til almen praksis (16).
I Figurerne 5 og 6 ses disse fund, hvor en absolut og relativ øget investering i områder med lav social position ser ud til at have skabt en mindsket forskel i dødeligheden.
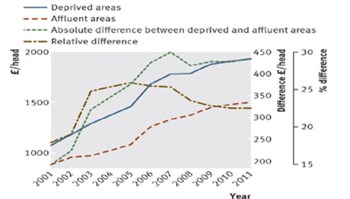
Figur 5. Den engelske sygeforsikrings (NHS) investering i områder med hhv. lav og høj social position. Den grønne linje viser den absolutte ekstra investering (17).
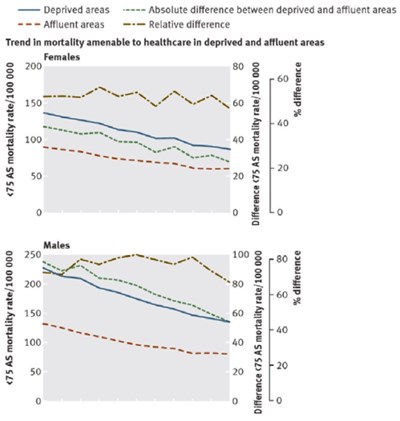
Figur 6. Udviklingen i dødelighed der kan tilskrives sundhedsvæsenets indsats. Den grønne linje viser at forskellen mellem høj og lav social position mindskes (17).
På samme vis har man også i England, på basis af den omfattende registrering af kvalitetsindikatorer i Quality and Outcome Framwork, fundet, at den sociale gradient i behandlingsprocesser og -mål blev formindsket (17). Det var overraskende, for typisk ville man mene, at praksis i områder med patienter med lav social position ville have sværere ved at opnå gode resultater.
Man konkluderer, at disse incitamenter især har haft effekt på de mest syge og derfor understøtter lægerne i primært at arbejde med de kronisk syge med lavest social position.
Multisygdom, prognose og social gradient
Multisygdom er en særlig prognostisk faktor for en række alvorlige sygdomme. Er man først multisyg, vil efterfølgende sygdomme ramme hårdere i form af sværere påvirkning af helbredet og øget dødelighed. Det kender man for eksempel fra kræft, hvor man groft sagt kan sige, at har man en kronisk sygdom, er det som at få cancer i ét værre stadie.
Multisygdom svarer til to stadier værre sammenlignet med ingen kronisk sygdom (18). Social position har en yderligere selvstændig virkning her ved at betyde en lavere overlevelse efter for eksempel kræft (19). Samtidig viser det sig, at det reelt set er den sociale position, der har den største betydning for overdødeligheden sammenholdt med kronisk sygdom.
I en opgørelse med danskere i alderen 60 år eller over fandt man, at 10 procent af de ældre stod for 65 procent af alle sundheds- og plejeudgifter, og at det var sammenhængende med lav social position (20). Det er således også denne gruppe, der senere i livet kommer til at trække på udgifterne til pleje og sundhed.
Konklusioner og anbefalinger
Lav social position fører til øget grad af multisygdom. Multisygdom har en dårligere prognose hos personer med lav social position. Lav social position spiller således en selvstændig og betydelig rolle i både forebyggelsen, behandlingen og opfølgningen af multisygdom.
Det er derfor nødvendigt at have fokus på alle dele af forløbet fra tidlig barndom hos personer med lav social position. Det kræver primært andre indsatser end sundhedsvæsenets, især i starten af forløbet og senere et udbygget og integreret indsats fra alle dele af samfundet som har med denne gruppe at gøre.
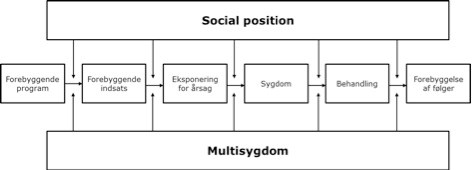
Figur 7. Figuren illustrerer vekselvirkningen mellem social position og multisygdom og faktorer med relation til sygdomsudvikling.
Især den tidlige forebyggelse hos denne gruppe mennesker findes denne indsats vigtig til udskydelse af multisygdom og nedsat livskvalitet. Dette kræver både en strukturel indsats og en individuel indsats for eksempel i almen praksis.
Der er behov for forskning, der undersøger muligheden for og effekten af at tage en populationstilgang i almen praksis i tæt samarbejde med kommunale og hospitalsbaserede indsatser. Dette omfatter også, hvordan man simpelt og validt kan identificere gruppen af relevante personer med lav social position. I nogle lande screener man nu for ”fattigdom” i almen praksis (21).
Læs hele “Hvidbogen om Multisygdom” her.
Referencer
- Diderichsen F, Evans T and Whitehead M. The social basis of disparities in health. In: Evans T, Whitehead M, Diderichsen F, Bhuiya A and Wirth M, editors, Challenging inequities in health. From ethics to action, 1st ed. Oxford: Oxford University Press, 2001, pp12−23
- Diderichsen F, Andersen I, Manuel C, et al. Health inequality-determinants and policies. Scand J Public Health. 2012;40(8 Suppl):12-105.
- Barnett K, Mercer SW, Norbury M, Watt G, Wyke S, Guthrie B. Epidemiology of multimorbidity and implications for health care, research, and medical education: a cross-sectional study.Lancet. 2012;380(9836):37-43.
- Christensen AI, Davidsen M, Ekholm O, Pedersen PV, Juel K. Danskernes Sundhed – Den Nationale Sundhedsprofil 2013. Sundhedsstyrelsen 2014.
- Bernstein H, Cosford P, Williams A. Enabling Effective Delivery of Health and Wellbeing. February 2010 (http://webarchive.nationalarchives.gov.uk/20130107105354/http://www.dh.gov.uk/prod_consum_dh/groups/dh_digitalassets/@dh/@en/@ps/documents/digitalasset/dh_111693.pdf)
- Diderichsen F, Habroe M, Nygaard E. At prioritere social ulighed i sundhed – analysestrategi og resultater for Københavns Kommune. Institut for Folkesundhedsvidenskab, Københavns Universitet, November 2006
- Eriksen L, Davidsen M, Jensen HAR, Ryd JT, Strøbæk L, White ED, Sørensen J, Juel K. Statens Institut for Folkesundhed, Syddansk Universitet. Sygdomsbyrden i Danmark – risikofaktorer.
- Jensen LF, Pedersen AF, Andersen B, Vestergaard M, Vedsted P. Non-participation in breast cancer screening for women with chronic diseases and multimorbidity: a population-based cohort study. BMC Cancer. 2015;15:798.
- Hansen FK, Hussain MA. Konsekvenser af de laveste sociale ydelser - Forsørgelsesgrundlag og afsavn. Sociologisk Institut, Roskilde Universitet, CASA og Aalborg Universitet 2009
- Blakemore A, Hann M, Howells K, Panagioti M, Sidaway M, Reeves D, Bower P. Patient activation in older people with long-term conditions and multimorbidity: correlates and change in a cohort study in the United Kingdom. BMC Health Serv Res. 2016;16:582.
- Arendt et al. Lavindkomst og antal kontakter med almen praksis. Ugeskr. Læger 2010
- Danmarks Statistik. Levekår. Tabel AMB05. Tilgået 2016
- Hart JT. The inverse care law. Lancet. 1971;1(7696):405-12
- Mercer SW, Guthrie B, Furler J, Watt GC, Hart JT. Multimorbidity and the inverse care law in primary care. BMJ. 2012;344:e4152.
- McLean G, Guthrie B, Mercer SW, Watt GC. General practice funding underpins the persistence of the inverse care law: cross-sectional study in Scotland. Br J Gen Pract 2015;65:e799-805.
- Barr B, Bambra C, Whitehead M, Duncan WH. The impact of NHS resource allocation policy on health inequalities in England 2001-11: longitudinal ecological study. BMJ 2014;348:g3231
- Doran T, Fullwood C, Kontopantelis E, Reeves D. Effect of financial incentives on inequalities in the delivery of primary clinical care in England: analysis of clinical activity indicators for the quality and outcomes framework. Lancet 2008;372:728–36
- Lüchtenborg M, Jakobsen E, Krasnik M, Linklater KM, Mellemgaard A, Møller H. The effect of comorbidity on stage-specific survival in resected non-small cell lung cancer patients. Eur J Cancer. 2012;48:3386-95.
- Louwman WJ, Aarts MJ, Houterman S, van Lenthe FJ, Coebergh JW, Janssen-Heijnen ML. A 50% higher prevalence of life-shortening chronic conditions among cancer patients with low socioeconomic status.Br J Cancer. 2010;103:1742-8.
- Fredslund EK, Rasmussen SR. Ældres forbrug af sundheds- og hjemmeplejeydelser - betydende socioøkonomiske faktorer. KORA 2015
- Buchman S. Screening for poverty in family practice. Can Fam Physician. 2012;58:709.
Indsigt

 Louise Brown spørger Sophie LøhdeHvorfor er reglerne ikke ændret, så onlineplatforme kan levere håndkøbsmedicin?
Louise Brown spørger Sophie LøhdeHvorfor er reglerne ikke ændret, så onlineplatforme kan levere håndkøbsmedicin?
 Per Larsen spørger Sophie LøhdeHvad har regeringen gjort for børn og unge med svær overvægt?
Per Larsen spørger Sophie LøhdeHvad har regeringen gjort for børn og unge med svær overvægt?
 Karin Liltorp spørger Sophie LøhdeHvornår bliver retningslinjerne for udtrapning af antidepressiv medicin revideret?
Karin Liltorp spørger Sophie LøhdeHvornår bliver retningslinjerne for udtrapning af antidepressiv medicin revideret?
- Kvinderne i overtal for første gang: Se alle de nye ministre
- Mette Frederiksen danner regering efter rekordforhandlinger. Her er, hvad vi ved
- Syv politikere bliver ministre for første gang: Lær dem at kende her
- Her er de nye regeringsudvalg
- Én sætning i regeringsgrundlaget afslører samarbejdets akilleshæl